Во месецот со најмалку дена во годината, во месецот кој оваа година е редок по своите ретки 29 дена и во месецот кој пациентите со ретки болести го идентификуваат како СВОЈ, по шести пат ќе се обидеме поблиску да Ве запознаеме со ретките болести од кои заболува и со кои се соочува и живее населението од нашиот охридско – струшки регион. Да ги дознаеме предизвиците и проблемите со кои се соочуваат. Како ја добиваат дијагнозата? Дали има некаков лек? Колку и дали воопшто се пристапни и достапни лековите?…
НЕОНАТАЛНА ХЕМОХРОМАТОЗА (НХ)/ NEONATAL HEMOCHROMATOSIS (NH) MKБ-10 E83.1
ПРЕВАЛЕНЦА
Преваленцата на неонаталната хемохроматоза е приближно 1 / 1 000 000 новороденчиња.
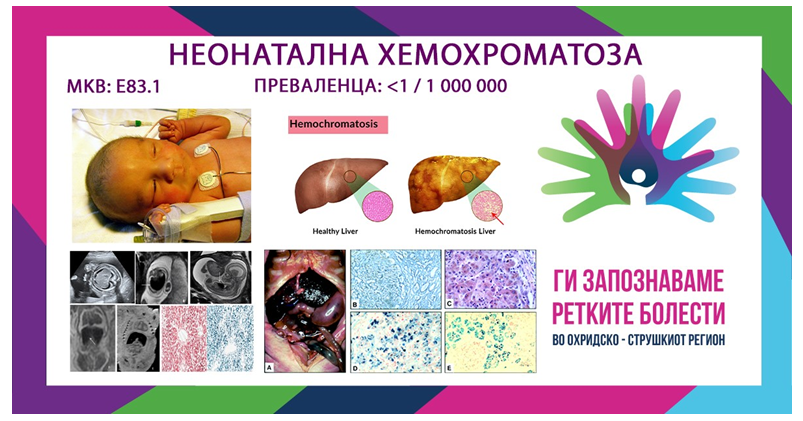
Неонаталната хемохроматоза (НХ) е ретко и тешко заболување на црниот дроб кое примарно ги погодува новороденчињата. Оваа состојба се карактеризира со прекумерна акумулација на железо во црниот дроб што може да доведе до оштетување на црниот дроб и други компликации. Од суштинско значење е да се подигне свеста и да се промовира разбирањето на НХ за да се обезбеди навремена дијагноза и ефективно управување. Бебињата со оваа болест можат да се родат многу рано (предвремено) или да се борат да растат во утробата (интраутерино ограничување на растот). НХ е многу невообичаена состојба и предизвик е да се дијагностицира истата. Тоа влијае на приближно 1 од 200 000 живородени деца.
ЕТИОЛОГИЈА Иако точната причина за НХ останува нејасна, се верува дека е поврзана со автоимун одговор, каде што имунолошкиот систем на мајката погрешно го таргетира црниот дроб на фетусот. Ова може да резултира со тешка повреда на црниот дроб кај новороденчето. Ако жената имала бебе со неонатална хемохроматоза, секое идно дете има 80 % шанса да ја има и болеста. Лекарот доколку се посомнева на ова заболување, може да направи лабораториски тестови, вклучувајќи биопсија на црниот дроб, МРИ или тест на крвта.
Постојат неколку типови на хемохроматоза:
- Хемохроматоза тип 1
- Хемохроматоза тип 2
- Хемохроматоза тип 3
- Хемохроматоза тип 5
Името „хемохроматоза“ имплицира дека е вклучено железото во патогенезата на неонаталната хемохроматоза. Фетусот го регулира плацентарниот транспорт на железото за да обезбеди соодветно железо за раст и создаде капацитет за врзување кислород за потребите на фетусот, а подоцна и новороденчето. Се чини дека многу од контролните механизми кои функционираат по раѓањето во контрола на акумулацијата на железо во исхраната, исто така функционираат за време на феталниот живот. Феропортин е високо стимулиран од хемохроматозниот ген (HFE) во плацентарните трофобластни клетки. Феропортинска експресија се зголемува со гестациската старост паралелно со зголемувањето потребите на фетусот од железо. Феталниот хепцидин очигледно ги регулира резервите на железо во фетусот. Бидејќи било забележано дека се јавува кај браќата и сестрите, НХ првично бил класифициран како дел од семејството на наследни нарушувања на хемохроматоза. Сепак, клиничките докази собрани во текот на неколку децении сугерираат дека НХ не е болест сама по себе, туку е последица на повреда на феталниот црн дроб. Така, следеше потрага по наследна причина за заболување на црниот дроб на фетусот способна да го произведе фенотипот НХ. Во 2010 година било откриено дека црниот дроб во случаи на НХ покажува докази за повреда на хепатоцитите со посредство на комплементот, која под овие околности мора да биде иницирана со врзување на IgG-антитела за феталните хепатоцити. Ова откритие доведе до дедукција дека гестациската алоимуна хепатална болест (GALD) е причина за повреда на феталниот црн дроб што доведува во речиси сите случаи на НХ1 и до заклучок дека иако НХ е вродена и фамилијарна, таа не е наследна. ГАЛД и НХ не се синоними: ГАЛД е болест или процес на болест што предизвикува тешка повреда на црниот дроб на фетусот, додека НХ е фенотипски израз кај новороденчето на тешка повреда на црниот дроб иницирана во матката, најчесто од ГАЛД. Покрај тоа, ГАЛД може да предизвика заболување на црниот дроб што не е придружено со преоптоварување со железо, вклучувајќи акутна црнодробна инсуфициенција кај фетусот и новороденчето. Затоа, ГАЛД се појави како спектар на болести со НХ како вообичаен, но не и ексклузивен фенотип. Откривањето на алоимуната етиологија на НХ влијаеше на пристапите кон неговата дијагноза, третман и превенција.
СИМПТОМИ И ДИЈАГНОСТИЦИРАЊЕ
Најпогодените живородени бебиња покажуваат докази/знаци за повреда на фетусот (т.е. ограничен интраутерин раст и олигохидрамнион), а предвременото раѓање е честа појава. Заболувањето на црниот дроб е генерално видливо во рок од неколку часа по раѓањето, а НХ е една од вообичаено признатите причини за откажување на црниот дроб кај новороденчето. Во ретки случаи, заболувањето на црниот дроб има продолжен тек и се манифестира неколку дена до недели по раѓањето. Постои спектар на болести, а некои доенчиња закрепнуваат со помош на нега. Близнаците можат имаат различни клинички наоди, при што едниот е сериозно погоден, а другиот минимално. Заболените бебиња често се дијагностицираат дека имаат сепса дури и со негативни култури. Хипогликемија, изразена коагулопатија, хипоалбуминемија и едем со или без асцит, олигурија се истакнати карактеристики. Жолтицата се развива во првите неколку дена по раѓањето. Повеќето случаи покажуваат значителни покачувања на конјугиран и неконјугиран билирубин, со вкупен билирубин над 30 mg/dl. Серумските концентрации на аминотрансферазата се несразмерно ниски за тој степен на хепатална повреда, додека циркулирачките концентрации на а-фетопротеин (AFP) се карактеристични и многу високи, обично 100 000 до 600 000 ng/ml (нормални вредности за новороденчиња < 80 000 ng/ml). Исцрпувањето на хепатоцитната маса, исто така, може да придонесе за ниските нивоа; сепак, доенчињата кои преживуваат со медицинска терапија и очигледно немаат намалена хепатоцитна маса исто така имаат ниски серумски нивоа на аминотрансфераза. Студиите за статусот на железо често покажуваат хиперсатурација на достапниот трансферин, со хипотрансферинемија и хиперферитинемија (вредности > 800 ng/ml), кои иако карактеристични за НХ, се неспецифични за црнодробната болест на новороденчето. Дијагнозата на НХ се заснова на дијагностицирање на екстрахепатална сидероза: комплексот на тешко заболување на црниот дроб и екстрахепатална сидероза ја дефинира состојбата. Сидерозата во црниот дроб сама по себе не е дијагностичка. Покрај тоа, патолошката хепатална сидероза може да се забележи кај неколку неонатални заболувања на црниот дроб. Не постои позната вредност на содржината на железо во црниот дроб што може точно да ја разликува НХ од другите причини за преоптоварување со железо кај новороденчето. Исто така, отсуството на сидероза на црниот дроб не ја исклучува НХ бидејќи некои доенчиња можат да имаат акутна повреда без преоптоварување со железо, а други случаи се поврзани со целосно уништување на хепатоцитите, што ја исклучува хепаталната сидероза. Екстрахепаталната сидероза кај живи доенчиња се демонстрира со боење со железо (пруско сино, Перл-ова дамка) на ткивата погодени од сидероза или со магнетна резонанца (МРИ). Ткивото на жлездата што содржи железо најлесно може да се добие од биопсија на оралната слузница. Операцијата е минимално инвазивна и кога ја изведува компетентен орален хирург, не се забележуваат никакви компликации. Крвавењето, кое потенцијално може да се влоши со коагулопатија, е контролирано со локални мерки и во никој случај не е сериозен проблем. Не е потребна свежо замрзната плазма или рекомбинантен фактор VII. Морате да бидете сигурни дека ќе добиете примерок што содржи субмукозни жлезди. T2 пондерирана МНР може да се користи и за документирање на сидерозата бидејќи ткивото оптоварено со железо има различна магнетна подложност од нормалното ткиво, особено во црниот дроб и панкреасот. Иако не се направени официјални студии, според нашето искуство, адекватната орална биопсија или T2 пондерирана МРИ, секоја ќе демонстрира абнормално железо, и во 60 % од случаите со аутопсија ќе се докаже присуство на НХ. На аутопсијата, НХ може да се докаже преку боење со железо на типично погодените ткива. Кај новороденче со хепатална инсуфициенција или други сомнителни клинички околности, како што е неимун хидропс, треба да се направи обид да се идентификува екстрахепатална сидероза со орална биопсија или МРИ. Не е неопходно да се изведат и биопсија и МНР истовремено бидејќи секој од тие тестови може да ја потврди дијагнозата. Едниот треба да се направи, а само ако тој тест е негативен треба да се направи другиот. Ако кој било од нив е позитивен, се поставува дијагнозата на НХ. Тестирањето за не-ГАЛД причини за НХ (дефект во синтезата на жолчката киселина и трошење на митохондријалната ДНК поради DGUOK-мутација) потоа може да се изврши како што е наведено за да се осигура дека НХ е секундарно на ГАЛД. Доколку не може да се докаже екстрахепатална сидероза, може да се разгледа биопсија на црниот дроб за боење со C5b-9. Во случаи на губење на фетусот или раѓање мртво дете, секогаш треба да се земе предвид НХ и треба да се извршат постмортални студии за да се бара екстрахепатална сидероза. Мртвото ткиво на црниот дроб често се мацерира што го прави C5b-9 тестирањето помалку корисно во овие случаи.
ПОСЛЕДИЦИ НХ речиси секогаш е придружен со тешко нарушување на феталниот црн дроб, а една од нејзините најчести презентации е загубата на фетусот во доцниот втор и трет триместар, како што е потврдено со гестациска историја на жени кои родиле бебе дијагностицирано со НХ.
Ниските нивоа на трансферин веројатно предизвикуваат тешка болест на црниот дроб и може да доведат до хипогонадотропен гонадизам, хипотироидизам и срцева слабост.
ТРЕТМАН Литературата сугерира дека прогнозата за тешка НХ без интервенција е многу лоша. Во минатото, се користел коктел од антиоксиданси и железен хелатор врз основа на хипотезата дека повредата на црниот дроб е секундарна на оксидативната повреда предизвикана од преоптоварување со железо. По откритието дека НХ е предизвикана од ГАЛД, беше инициран нов режим на третман со користење на комбинација на трансфузија со доволна размена за отстранување на постоечките реактивни антитела проследено веднаш со администрација на високи дози интравенски имуноглобулин (IVIG) (1 g/kg) за да се блокира активирањето на комплементот индуцирано од антитела. Објавеното искуство со овој третмански режим покажува значително подобрување во преживувањето во споредба со историските контроли. Така, оваа нова терапија се чини дека нуди значителна корист за преживување во лекувањето на НХ. Може да се користи во помалку софистицирани медицински средини. Сепсата и другите катастрофални настани кои се проследени се главната причина за неуспех на третманот кај 20 % од пациентите. Штом жената ќе роди новороденче со НХ, веројатноста дека следната бременост ќе биде смртно засегната е поголема од 90 %. Сепак, повторувањето на тешката НХ може да се спречи со третман со IVIG за време на бременоста. Нашата сегашна препорака е дека следните бремености се третираат со 1 g/kg телесна тежина (максимум 60 g) IVIG во 14-та и 16-та недела, а потоа неделно од 18-та недела од бременоста до крајот на бременоста. Препорака е на секое новороденче со црнодробна инсуфициенција да му се даде една доза IVIG додека се разгледува НХ. Лекот е бениген и единечна доза претставува мал ризик за новороденчето, без оглед на етиологијата на болеста. Ако НХ е докажана, а доенчето не се подобрило, треба да се изврши трансфузија на размена, а потоа да се даде втора доза на IVIG. Нормализацијата на меѓународниот нормализиран сооднос (INR) може да потрае 4 – 6 недели бидејќи оваа терапија ја намалува тековната имуно-посредувана повреда, но не ја поништува веќе настанатата болест на црниот дроб. Историски гледано, НХ е честа индикација за трансплантација на црн дроб во првите 3 месеци од животот. Сепак, трансплантацијата е исклучително предизвикувачка кај овие пациенти со оглед на нивната честа историја на недоносеност, малата големина и органската инсуфициенција. Целокупното преживување на доенчињата кои примаат трансплантација на црн дроб за индикација за НХ е приближно 35 %. Постојат ограничени објавени студии за долгорочен исход на бебиња кои добиваат медицински третман за НХ. Според нашето искуство, доенчињата закрепнуваат доволно за да си одат дома за 1 – 4 месеци. Сепак, можат да бидат потребни 2 – 4 години за целосно закрепнување на црниот дроб. Во два изолирани случаи, биопсиите на црниот дроб покажаа промена на цирозата што сугерира дека неонаталниот црн дроб може да се опорави дури и од тешка повреда.
 Здружението на пациенти Ретко е да си редок од Охрид и овој февруари, во рамките на шестата сезона од проектот ГИ ЗАПОЗНАВАМЕ РЕТКИТЕ БОЛЕСТИ 2024, Ве запознаваат со ретките болести од кои заболува населението во охридско – струшкиот регион, со застапеност на истите низ различни градови во Р.С. Македонија, со надеж дека преку овие нови 29 ретки дијагнози сите заедно ќе успееме да го кренеме гласот за проблемите со кои се соочуваат лицата со ретки болести, но и нивните семејства.
Здружението на пациенти Ретко е да си редок од Охрид и овој февруари, во рамките на шестата сезона од проектот ГИ ЗАПОЗНАВАМЕ РЕТКИТЕ БОЛЕСТИ 2024, Ве запознаваат со ретките болести од кои заболува населението во охридско – струшкиот регион, со застапеност на истите низ различни градови во Р.С. Македонија, со надеж дека преку овие нови 29 ретки дијагнози сите заедно ќе успееме да го кренеме гласот за проблемите со кои се соочуваат лицата со ретки болести, но и нивните семејства.
Кампањата е од информативно – едукативен карактер и на неа работеа над 60 еминентни професори и доктори од Клиничкиот центар Мајка Тереза од Скопје, како и докторите од здравствените установи од нашиот охридско – струшки регион – Охридската и Струшката болница, ЈЗУ Специјална болница за ортопедија и трауматологија “Св. Еразмо” – Охрид, ЈЗУ Специјализирана болница за превенција, лекување и рехабилитација на кардиоваскуларни заболувања “Свети Стефан” – Охрид како и доктори од многу приватни ординации од општина Охрид и општина Струга. Она што навистина загрижува е бројноста и различноста на ретките болести во овој регион. За жал, стигнавме и до информации за ултра ретки дијагнози како што се Peching syndrome, Tyrosinemia type 1, Rett syndrome, Gitelman syndrome…
Сепак надежта останува и понатаму да не води и искрено се надеваме дека ова истражување ќе ни помогне да изработиме база на податоци која ќе ни послужи за планирање на следните активности во интерес на лицата со ретки болести, на семејствата меѓусебно поврзување и размена на искуства. Она што не охрабрува и не мотивира да одиме напред е позитивниот ефект од кампањите кои ги водевме во изминатите години, свесни сме дека помогнавме и охрабривме многу пациенти и семејства да зборуваат јавно за својата болест, да соберат храброст да не исконтактираат, а секако добивме многу пофалби и од стручната медицинска фела која е сè поактивно вклучена во кампањите, а и ние упатуваме јавна благодарност затоа што без нивната помош и стручните совети немаше да успееме.
Првиот ден на ретки болести беше одбележан во 2008 година, точно на 29-ти февруари, РЕДОК датум кој се случува само еднаш на секои четири години. Од тогаш, Денот на ретки болести се одржува секоја година на последниот ден од февруари, месец познат по тоа што има РЕДОК број на денови.
Денот на ретките болести е меѓународна кампања за подигнување на свеста за ретките болести. Од почетокот во 2008-ма година, илјадници настани се организираат низ целиот свет и опфаќаат милиони луѓе. Кампањата започна како европски настан и со текот на времето стана глобален феномен, со учество на над 90 земји од целиот свет во 2018 година. Р.С. Македонија за прв пат се вклучи во одбележување на овој редок ден во 2012-та година. Кампањата за Денот на Ретки Болести е за пошироката јавност, за релевантните институции и секој е добредојден да се приклучи: пациенти и семејства, организации на пациенти, медицински професионалци, истражувачи, фармацевтска индустрија, јавни здравствени институции – колку повеќе не има, толку подобро. Денот на ретките болести е можност за учесниците да бидат дел од глобалниот повик кон креаторите на политики, истражувачите, компаниите и здравствените професионалци повеќе и поефикасно да ги вклучат пациентите во истражувањата за ретки болести.
ВКЛУЧЕТЕ СЕ!



